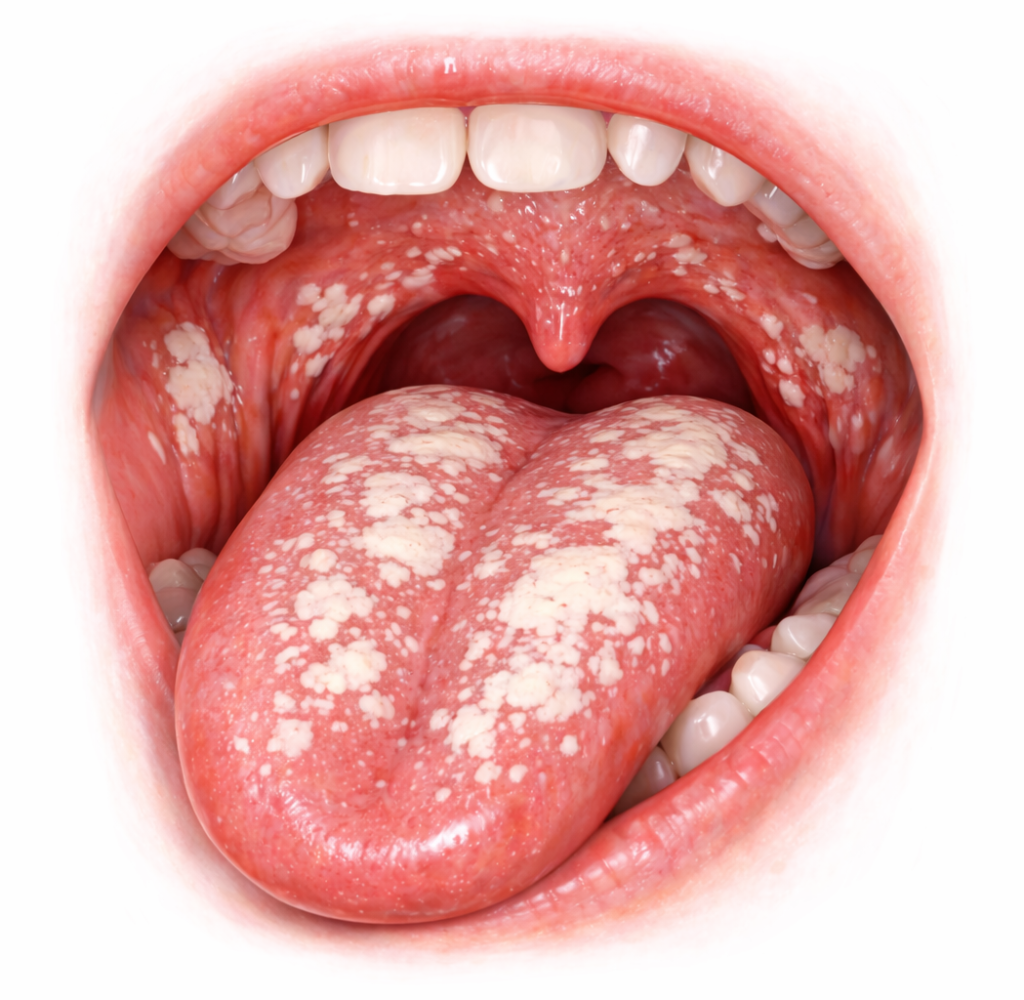
Más que una infección oportunista
La candidiasis oral es, probablemente, la infección fúngica más común en la cavidad oral, pero su presencia rara vez es un hecho aislado. En la mayoría de los casos, actúa como un «centinela» que nos advierte sobre una alteración en el equilibrio sistémico del paciente o una deficiencia en su sistema inmunitario. Desde el uso prolongado de antibióticos de amplio espectro hasta enfermedades sistémicas no diagnosticadas o el simple uso de prótesis removibles mal ajustadas, el género Candida aprovecha cualquier quiebre en las barreras defensivas para pasar de comensal a patógeno.
El reto del diagnóstico diferencial: ¿Se desprende al raspado?
Clínicamente, la candidiasis se presenta bajo diversas máscaras, lo que puede inducir a error si no se realiza una exploración meticulosa. La forma pseudomembranosa es la más clásica, caracterizada por esas placas blanquecinas con aspecto de «leche cortada». Su principal signo clínico es que se desprenden al raspado, dejando una superficie eritematosa subyacente.
Sin embargo, no debemos olvidar la candidiasis eritematosa, mucho más sutil y a menudo dolorosa, que se manifiesta como áreas rojas brillantes en el dorso lingual o el paladar. Esta variante es frecuente en pacientes portadores de prótesis y, a diferencia de la pseudomembranosa, suele pasar desapercibida si no se busca activamente bajo la base de los aparatos protésicos.
Factores de riesgo: ¿Por qué prolifera el hongo?
El éxito del tratamiento de la candidiasis oral no reside únicamente en la eliminación del hongo, sino en la identificación y corrección del factor que ha roto el equilibrio de la microbiota oral. Debemos interrogar al paciente sobre el uso reciente de antibióticos, corticoides inhalados (frecuentes en asmáticos) o la presencia de enfermedades que comprometan la inmunidad. En el paciente mayor, la hiposalivación (xerostomía) y el uso continuado de prótesis removibles durante la noche son los desencadenantes más comunes de la estomatitis protésica por Candida. Sin abordar estos factores locales y sistémicos, la recidiva está prácticamente garantizada.
Protocolo de tratamiento: Del antifúngico local al sistémico
El abordaje terapéutico debe ser escalonado. En la mayoría de los casos, la aplicación tópica de antifúngicos como la nistatina (en suspensión oral) o el miconazol (en gel bucal) durante 7 a 14 días suele ser suficiente para resolver el cuadro clínico. Es fundamental instruir al paciente para que mantenga el fármaco en contacto con la mucosa el mayor tiempo posible antes de deglutirlo.
Sin embargo, en casos recalcitrantes, pacientes inmunocomprometidos o cuando la infección se extiende más allá de la cavidad oral, se debe valorar el uso de antifúngicos sistémicos como el fluconazol. En estos escenarios, el diagnóstico debe ser extremadamente preciso para no enmascarar patologías de mayor gravedad que también se manifiestan como áreas blanquecinas o eritematosas.
Relacionado con: Curso de Medicina Oral
Analiza el caso: Lesión blanca en mucosa oral… ¿benigna o potencialmente maligna?
Consulta el Algoritmo de evaluación clínica de las lesiones blancas orales.
Evita el error: Ignorar lesiones potencialmente malignas

