Introducción: El reto del diagnóstico visual en la consulta diaria
La cavidad oral es un ecosistema dinámico donde las variaciones de la mucosa son constantes. Sin embargo, entre la normalidad y la patología franca existe un territorio gris que supone uno de los mayores retos para el odontólogo: las lesiones blancas.
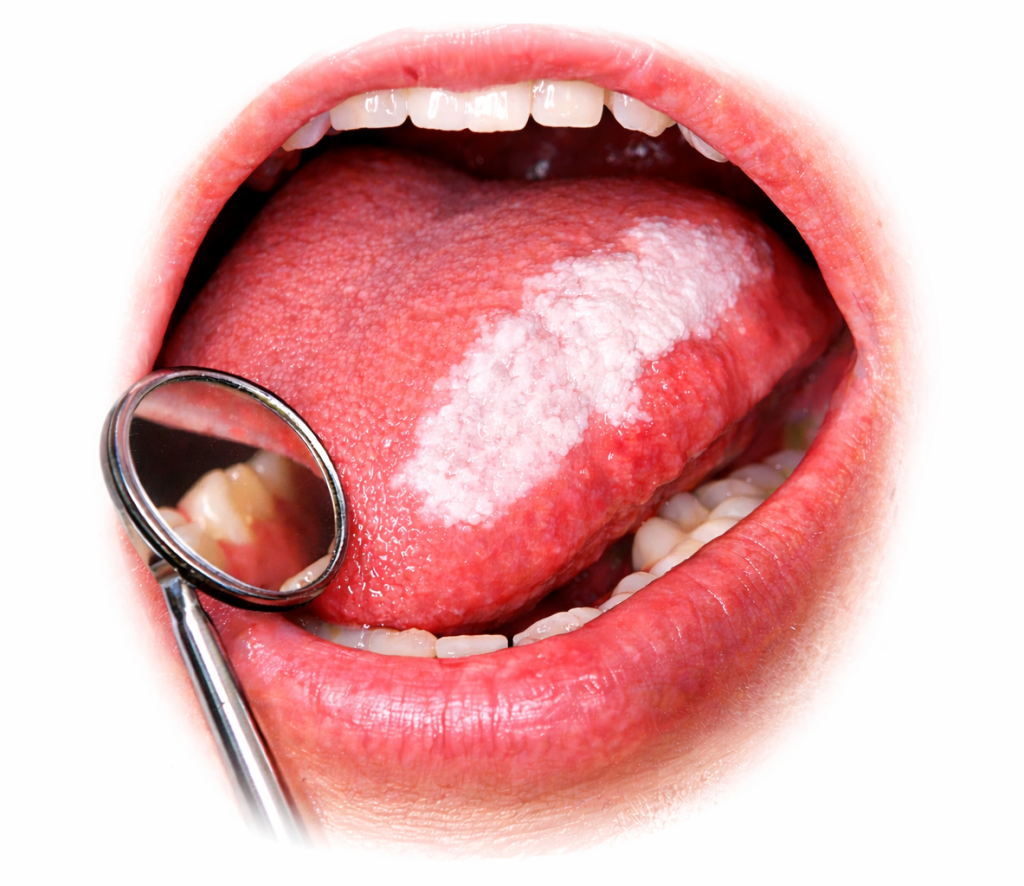
La leucoplasia oral es, por definición de la OMS, una «mancha o placa blanca que no puede ser caracterizada clínica ni patológicamente como ninguna otra enfermedad». Esto nos sitúa ante un diagnóstico por exclusión. El verdadero reto no es solo identificar la mancha, sino entender su naturaleza: ¿es una simple queratosis friccional por un roce protésico o estamos ante una lesión con potencial de transformación maligna?
Como clínicos, somos la primera línea de defensa. La detección precoz no solo simplifica el tratamiento, sino que cambia radicalmente el pronóstico de vida del paciente. Por ello, ante cualquier placa blanca que no se desprenda al raspado, nuestra sistemática de trabajo debe ser impecable: eliminar factores irritantes, observar la evolución y, ante la mínima duda o persistencia, proceder a la biopsia. La complacencia en el diagnóstico visual es, en estos casos, el mayor riesgo que podemos correr.
Puntos clave para la exploración clínica: ¿En qué debemos fijarnos?
La exploración intraoral no debe limitarse a una inspección superficial; requiere una metodología sistemática para identificar aquellos signos que sugieren un comportamiento biológico agresivo. No todas las queratosis tienen el mismo riesgo, y es nuestra responsabilidad realizar una «estratificación visual» del peligro antes de decidir la conducta terapéutica.
La palpación es, en este punto, tan crítica como la inspección: una lesión infiltrante presentará una induración que no siempre es evidente a simple vista. Debemos evaluar la flexibilidad de los tejidos circundantes y la presencia de adenopatías cervicales, integrando cada hallazgo en un mapa clínico de sospecha.
Localización de riesgo: Aunque la leucoplasia puede aparecer en cualquier zona, el borde lateral de la lengua y el suelo de la boca son áreas de alta vulnerabilidad debido a la delgadez del epitelio y la acumulación de carcinógenos en la saliva.
Textura y bordes: La homogeneidad es un signo de relativa tranquilidad. Por el contrario, las lesiones no homogéneas, con superficies verrugosas, ulceradas o con presencia de componentes eritematosos (eritroleucoplasias), presentan una tasa de displasia significativamente mayor.
Persistencia y protocolo de las 2 semanas: El manejo de los factores irritantes (prótesis mal ajustadas, bordes de dientes fracturados) es nuestra primera prueba de fuego. Si tras eliminar el trauma la lesión no muestra signos de remisión en 14 días, la biopsia no es una opción, sino una obligación médico-legal y clínica.
Diagnóstico diferencial
El diagnóstico de la leucoplasia es complejo precisamente porque muchas otras entidades cursan con una coloración blanquecina de la mucosa. El clínico debe actuar como un detective, utilizando pruebas físicas simples (como el raspado con una gasa) y la anamnesis para descartar patologías de origen infeccioso, inmunológico o traumático.
Confundir una leucoplasia con una simple queratosis friccional puede retrasar un tratamiento vital, del mismo modo que diagnosticar erróneamente una candidiasis como leucoplasia puede someter al paciente a una ansiedad y a procedimientos quirúrgicos innecesarios. La clave reside en reconocer los patrones clásicos de las entidades más frecuentes:
Candidiasis pseudomembranosa: Es la gran simuladora, pero presenta una característica clave: las placas blanquecinas (cremosas, tipo «leche cortada») se desprenden al raspado, dejando una superficie eritematosa o incluso sangrante debajo.
Liquen plano oral: A diferencia de la leucoplasia, que suele ser una placa aislada, el liquen plano suele presentarse de forma bilateral y simétrica, mostrando las características estrías de Wickham (un patrón reticular blanquecino) que suelen ser asintomáticas a menos que exista un componente erosivo.
Morsicatio buccarum: Es una lesión de origen puramente mecánico causada por el hábito crónico de mordisqueo. Presenta un aspecto más deshilachado o macerado, se localiza estrictamente en la línea de oclusión y el paciente suele reconocer el hábito tras una anamnesis dirigida.
Relacionado con: Curso de Medicina Oral
Consulta el diagnóstico diferencial en el Algoritmo de lesiones blancas de la mucosa oral
Consulta cómo evitar el error de ignorar lesiones potencialmente malignas
Analiza el caso: Lesión blanca en mucosa oral: ¿Benigna o potencialmente maligna?

